Lipödem Ratgeber
Lipödem: Die verkannte Frauenkrankheit – Symptom und Fettverteilungsstörung erkennen und behandeln
Das Lipödem ist eine chronische Erkrankung des Fettgewebes, die fast ausschließlich Frauen betrifft. Obwohl es sich um eine verbreitete Krankheit handelt, ist das Lipödem noch immer wenig bekannt und wird häufig fehldiagnostiziert oder nicht ernst genommen. Betroffene Frauen leiden oft jahrelang unter den körperlichen und psychischen Belastungen, bis sie die richtige Diagnose und Behandlung erhalten.
In diesem Blogbeitrag möchten wir umfassend über das Lipödem informieren, von den Ursachen und Symptomen über die Diagnostik bis hin zu den Behandlungsmöglichkeiten. Wir werfen auch einen Blick auf die psychosozialen Aspekte und geben Tipps für den Alltag mit der Erkrankung.
Was ist ein Lipödem?
Das Lipödem ist eine chronische Erkrankung des Fettgewebes, die durch eine symmetrische Vermehrung des Unterhautfettgewebes gekennzeichnet ist. Es handelt sich um eine gutartige Fettverteilungsstörung, die fast ausschließlich bei Frauen auftritt. In Deutschland sind schätzungsweise 3-5 Millionen Frauen von einem Lipödem betroffen.
Das Lipödem tritt typischerweise erstmals in der Pubertät, während einer Schwangerschaft oder in den Wechseljahren auf. Es ist eine chronisch fortschreitende Erkrankung, die unbehandelt zu einer erheblichen Beeinträchtigung der Lebensqualität führen kann.
Symptome des Lipödems oder Fettverteilungsstörung
Die Symptome des Lipödems können individuell sehr unterschiedlich ausgeprägt sein. Zu den charakteristischen Merkmalen gehören:
- Symmetrische Fettverteilungsstörung an Beinen und/oder Armen
- Disproportion zwischen schlankem Oberkörper und voluminösen Beinen/Armen
- Untypische Fettansammlungen an Hüften, Gesäß, Oberschenkeln und Knien
- Schmerzen, Spannungsgefühl und Druckempfindlichkeit in den betroffenen Bereichen
- Berührungsempfindlichkeit und Schmerzempfindung bei Druck
- Neigung zu Blutergüssen und blauen Flecken schon bei leichten Stößen
- Cellulite-ähnliche Hautveränderungen („Orangenhaut“)
- Einschränkung der Beweglichkeit und Belastbarkeit
- Müdigkeitsgefühl und Schweregefühl in den Beinen
- Ödembildung (Wassereinlagerungen) in den betroffenen Bereichen
Im Gegensatz zum Lymphödem sind beim Lipödem die Füße und Hände meist nicht betroffen. Die Beschwerden verstärken sich oft im Laufe des Tages und bei Wärme, während sie sich in Ruhe und bei Kälte verbessern.
Drei Stadien und Typen des Lipödems
Das Lipödem ist eine chronische Erkrankung, die in verschiedenen Schweregraden und Ausprägungen auftreten kann. Um die Behandlung optimal anpassen zu können, ist eine genaue Einteilung in Stadien und Typen wichtig.
Stadieneinteilung des Lipödems
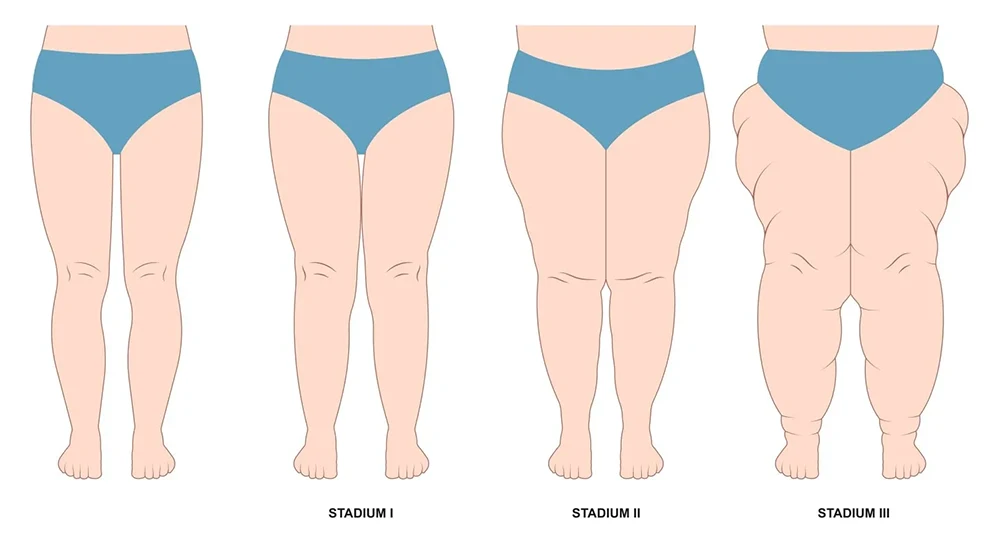
Das Lipödem wird je nach Ausprägung der Symptome in drei Stadien eingeteilt:
| Stadium | Beschreibung |
|---|---|
| I | Hautoberfläche glatt, Unterhautfettgewebe weich, möglicherweise leichte Einschnürungen an Knien und Knöcheln, kleine bis erbsengroße Knoten in der Unterhaut tastbar. |
| II | Hautoberfläche uneben, „Orangenhaut“, Unterhautfettgewebe verhärtet mit größeren Knoten, deutliche Einschnürungen an Knien und Knöcheln, Ödeme |
| III | Hautoberfläche höckerig, Unterhautfettgewebe stark verhärtet mit großen, schmerzhaften Knoten, ausgeprägte Ödeme, große überhängende Fettlappen, Bewegungseinschränkungen, chronische Schmerzen |
Im Stadium I ist die Haut noch glatt und das Unterhautfettgewebe weich. Es können bereits leichte Einschnürungen an den Knien und Knöcheln sowie kleine, erbsengroße Knoten in der Unterhaut tastbar sein. Die Beschwerden sind in diesem Stadium meist noch gering ausgeprägt.
Im Stadium II zeigt sich eine unebene Hautoberfläche mit Anzeichen einer „Orangenhaut“ (Cellulite). Das Unterhautfettgewebe ist verhärtet und weist größere Knoten auf. Deutliche Einschnürungen an Knien und Knöcheln sowie Ödeme sind charakteristisch für dieses Stadium. Die Beschwerden wie Schmerzen, Spannungsgefühl und Berührungsempfindlichkeit nehmen zu.
Das Stadium III ist durch eine höckerige Hautoberfläche und ein stark verhärtetes Unterhautfettgewebe gekennzeichnet. Die Knoten sind groß und schmerzhaft, es kommt zu ausgeprägten Ödemen und überhängenden Fettlappen. Die Beweglichkeit ist eingeschränkt, chronische Schmerzen stehen im Vordergrund. In diesem Stadium ist die Lebensqualität der Betroffenen oft erheblich beeinträchtigt.
Die Einteilung in Stadien dient als Orientierung für die Schwere der Erkrankung. Allerdings können sich die Symptome individuell unterscheiden und auch innerhalb eines Stadiums stark variieren. Eine regelmäßige ärztliche Kontrolle ist wichtig, um den Verlauf zu beurteilen und die Therapie anzupassen.
Typen des Lipödems
Zusätzlich zur Stadieneinteilung werden verschiedene Typen des Lipödems unterschieden:
- Typ I: Die Fettgewebsvermehrung betrifft vor allem den Bereich von Gesäß und Hüften. Man spricht auch vom „Reiterhosenphänomen“, da die Silhouette an eine Reithose erinnert. Die Beine sind unterhalb des Gesäßes schlanker, der Übergang ist deutlich sichtbar.
- Typ II: Die Fettgewebsvermehrung reicht bis zu den Knien. Die Beine haben eine gleichmäßige, säulenartige Form. Der Übergang zum schlanken Unterschenkel ist fließend.
- Typ III: Die Fettgewebsvermehrung erstreckt sich bis zu den Knöcheln. Die gesamten Beine sind betroffen, inklusive der Füße. Oft kommt es zu einem sogenannten „Fussgelenks-Cuff“ (Manschette), einer ringförmigen Fettansammlung oberhalb des Fußgelenks.
- Typ IV: Zusätzlich zu den Beinen sind auch die Arme von der Fettgewebsvermehrung betroffen. Das Muster der Fettverteilung an den Armen ähnelt dem an den Beinen (z. B. „Reithosen-Arme“ bei Typ I).
- Typ V: Bei diesem Typ liegt ein Lipolymphödem vor. Zusätzlich zum Lipödem besteht eine Beteiligung des Lymphsystems mit ausgeprägten Lymphödemen. Häufig sind die Füße und Zehen mitbetroffen (Stemmer’sches Zeichen positiv).
Die Einteilung in Typen berücksichtigt die Lokalisation und das Verteilungsmuster der Fettgewebsvermehrung. Sie gibt Hinweise auf die individuellen Problemzonen und ist für die Planung der Therapie wichtig, insbesondere bei der Liposuktion.
Mischformen und Sonderformen
Neben den klassischen Stadien und Typen gibt es auch Mischformen und Sonderformen des Lipödems:
- Lipohypertrophie: Eine Sonderform des Lipödems, bei der es zu einer umschriebenen, asymmetrischen Fettgewebsvermehrung kommt. Häufig sind die Hüften, der Venushügel oder die Innenseiten der Knie betroffen.
- Lipödem des Rumpfes: In seltenen Fällen kann auch der Rumpf (Bauch, Rücken, Brust) von einer Fettgewebsvermehrung betroffen sein. Hier ist die Abgrenzung zur gynoiden Adipositas (Birnentyp) schwierig.
- Männliches Lipödem: Sehr selten kann auch bei Männern ein Lipödem auftreten. Meist liegt dann eine hormonelle Störung zugrunde (z. B. Hypogonadismus, Östrogentherapie bei Prostatakarzinom).
Die Einteilung in Stadien und Typen ist ein wichtiges Hilfsmittel für die Diagnose und Therapie des Lipödems. Dennoch ist jeder Fall individuell zu betrachten. Eine umfassende Anamnese, körperliche Untersuchung und ggf. bildgebende Diagnostik sind für eine exakte Einordnung unerlässlich.
Letztendlich ist das Ziel der Behandlung immer eine Verbesserung der Beschwerden und der Lebensqualität – unabhängig von Stadium oder Typ. Eine stadien- und typgerechte Therapie kann jedoch dazu beitragen, die bestmöglichen Ergebnisse zu erzielen und Komplikationen zu vermeiden.
Ursachen und Risikofaktoren
Die genauen Ursachen des Lipödems sind noch nicht vollständig geklärt. Es wird vermutet, dass genetische, hormonelle und entzündliche Faktoren eine Rolle spielen.
Eine familiäre Häufung lässt auf eine genetische Veranlagung schließen. Studien deuten darauf hin, dass bestimmte Genveränderungen an der Entstehung eines Lipödems beteiligt sein könnten.
Weibliche Geschlechtshormone, insbesondere Östrogene, scheinen das Lipödem zu beeinflussen. Das Auftreten oder die Verschlechterung der Symptome während hormoneller Umstellungsphasen (Pubertät, Schwangerschaft, Wechseljahre) spricht für einen Zusammenhang.
Auch entzündliche Prozesse im Fettgewebe könnten an der Entstehung des Lipödems beteiligt sein. Es wird vermutet, dass eine chronische Entzündungsreaktion zu einer Störung der Mikrozirkulation und Lymphabflussstörungen führt.
Zu den möglichen Risikofaktoren für die Entwicklung eines Lipödems zählen außerdem:
- Übergewicht und Adipositas
- Bewegungsmangel
- Hormonelle Störungen (z. B. Schilddrüsenunterfunktion)
- Einnahme von Hormonpräparaten (z. B. „Pille“)
Das Lipödem ist nicht primär durch Übergewicht oder falsche Ernährung bedingt, kann aber durch diese Faktoren verstärkt werden.
Diagnose des Lipödems
Die Diagnose des Lipödems erfolgt in erster Linie klinisch durch eine gründliche körperliche Untersuchung und die Erhebung der Krankengeschichte (Anamnese).
Körperliche Untersuchung
Bei der körperlichen Untersuchung achtet der Arzt auf folgende Merkmale:
- Symmetrische Fettverteilung an Beinen und/oder Armen
- Füße und Hände ausgespart
- Disproportionalität zwischen Ober- und Unterkörper
- Einschnürungen an Knöcheln und Knien
- Hautoberfläche (glatt, uneben, höckerig)
- Konsistenz des Unterhautfettgewebes (weich, verhärtet, knotig)
- Druckschmerzhaftigkeit der betroffenen Areale
- Blutergüsse oder blaue Flecken
- Wassereinlagerungen (Ödeme)
Bildgebende Verfahren
Bildgebende Verfahren sind zur Diagnose des Lipödems in der Regel nicht erforderlich. In unklaren Fällen oder zur Abgrenzung von anderen Erkrankungen können folgende Untersuchungen hilfreich sein:
- Ultraschall (Sonographie): Darstellung der Hautschichten und des Unterhautfettgewebes, Beurteilung der Gewebestruktur und Ödeme
- MRT (Magnetresonanztomographie): Detaillierte Darstellung des Fettgewebes und der Lymphgefäße, Abgrenzung von Lipödem und Lymphödem
- CT (Computertomographie): Darstellung von Form und Struktur des Unterhautfettgewebes, Beurteilung der Muskelfaszie und der Knochenstruktur
Zur Beurteilung der Lymphgefäße und des Lymphabflusses kann eine Lymphszintigraphie oder eine Indocyaningrün-Fluoreszenzlymphographie durchgeführt werden.
Differenzialdiagnosen
Bei der Diagnose des Lipödems müssen andere Erkrankungen mit ähnlichen Symptomen ausgeschlossen werden, insbesondere:
- Lymphödem: Einseitige Schwellung, auch Füße und Zehen betroffen, positive Stemmer’sche Falte
- Phlebödem: Schwellung durch venöse Insuffizienz, Hautveränderungen, Ulzerationen
- Adipositas: Gleichmäßige Fettverteilung, keine Ödem- und Hämatomneigung
- Lipohypertrophie: Umschriebene, asymmetrische Fettvermehrung ohne Ödem
- Morbus Dercum (Lipomatosis dolorosa): Schmerzhafte Lipome, Gewichtszunahme, Müdigkeit
Eine interdisziplinäre Zusammenarbeit von Hausärzten, Dermatologen, Phlebologen und Lymphologen ist für eine sichere Diagnosestellung und Behandlung oft sinnvoll.
Behandlungsmöglichkeiten
Da die Ursachen des Lipödems noch nicht vollständig geklärt sind, ist eine ursächliche Therapie bisher nicht möglich. Die Behandlung zielt darauf ab, die Beschwerden zu lindern, Folgeerkrankungen vorzubeugen und die Lebensqualität der Betroffenen zu verbessern.
Je früher die Diagnose gestellt wird und die Behandlung beginnt, desto besser sind die Aussichten auf eine wirksame Kontrolle der Symptome und Verhinderung von Komplikationen.
Die Behandlung des Lipödems besteht aus konservativen Maßnahmen und in fortgeschrittenen Stadien aus operativen Verfahren. Meist wird eine Kombination verschiedener Methoden eingesetzt.
Konservative Therapie
Die konservative Therapie ist die Basis der Lipödem-Behandlung und sollte in jedem Stadium durchgeführt werden. Sie umfasst verschiedene nicht-operative Maßnahmen, die darauf abzielen, das Fortschreiten der Erkrankung zu verlangsamen und die Beschwerden zu lindern.
Komplexe physikalische Entstauungstherapie (KPE)
Die KPE ist eine Kombinationstherapie, die sich aus manueller Lymphdrainage, Kompressionstherapie, Bewegungsübungen und Hautpflege zusammensetzt. Sie wird in zwei Phasen durchgeführt:
1. Entstauungsphase: Intensive Behandlung über 2-4 Wochen mit täglicher manueller Lymphdrainage und Kompressionsverbänden zur Ödemreduktion.
2. Erhaltungsphase: Fortführung der Maßnahmen in reduzierter Häufigkeit und Intensität, Anpassung der Kompressionsversorgung (Strümpfe, Bandagen).
Die KPE sollte von speziell ausgebildeten Physiotherapeuten oder Masseuren durchgeführt werden und erfordert eine hohe Mitarbeit der Patienten.
Manuelle Lymphdrainage
Die manuelle Lymphdrainage (MLD) ist eine spezielle Massagetechnik, die den Lymphabfluss und die Entstauung des Gewebes fördert. Durch san
fte, kreisende Bewegungen wird die Lymphflüssigkeit aus dem Gewebe in Richtung der Lymphknoten und Lymphgefäße verschoben.
Die MLD wird von speziell ausgebildeten Physiotherapeuten oder Masseuren durchgeführt und sollte anfangs 3-5 Mal pro Woche, später 1-2 Mal wöchentlich erfolgen. Eine Behandlung dauert je nach Ausmaß der betroffenen Areale 30-60 Minuten.
Kompressionstherapie
Die Kompressionstherapie ist ein wesentlicher Bestandteil der konservativen Lipödem-Behandlung. Durch den gezielten Druck auf das Gewebe werden der Lymphabfluss und die Mikrozirkulation verbessert, Ödeme reduziert und das Fortschreiten der Erkrankung verlangsamt.
In der Entstauungsphase der KPE werden Kompressionsverbände angelegt, die täglich gewechselt werden. In der Erhaltungsphase kommen flachgestrickte Kompressionsstrümpfe oder -bandagen zum Einsatz, die einen definierten Druck auf das Gewebe ausüben.
Die Kompressionsklasse (KKL) richtet sich nach dem Stadium des Lipödems und dem Ausmaß der Ödeme:
- Stadium I: KKL 1-2
- Stadium II: KKL 2-3
- Stadium III: KKL 3-4
Die Kompressionsversorgung muss individuell angepasst und regelmäßig erneuert werden. Eine fachgerechte Anmessung durch geschultes Personal ist unerlässlich.
Bewegungstherapie
Regelmäßige körperliche Aktivität ist ein wichtiger Bestandteil der Lipödem-Behandlung. Durch Bewegung werden die Muskelpumpe aktiviert, der Lymphabfluss gefördert und die Durchblutung verbessert.
Geeignete Sportarten sind:
- Walken und Nordic Walking
- Schwimmen und Aquajogging
- Radfahren (Ergometer)
- Gymnastik und Yoga
Die Bewegungstherapie sollte an die individuellen Möglichkeiten angepasst sein und anfangs unter Anleitung eines Physiotherapeuten erfolgen. Eine Überlastung und Verletzungen müssen unbedingt vermieden werden.
In fortgeschrittenen Stadien des Lipödems kann eine apparative intermittierende Kompression (AIK) sinnvoll sein. Dabei werden speziell Druckmanschetten verwendet, die den Lymphabfluss zusätzlich stimulieren.
Hautpflege
Eine sorgfältige Hautpflege ist bei Lipödem besonders wichtig, da die Haut durch die Ödemneigung und die Kompressionsbehandlung strapaziert wird. Durch eine regelmäßige Pflege wird die Haut geschmeidig gehalten und Infektionen vorgebeugt.
Empfehlenswert sind rückfettende, pH-neutrale Pflegeprodukte ohne Duft- und Konservierungsstoffe. Die Haut sollte täglich gereinigt und eingecremt werden, insbesondere nach dem Duschen oder Baden.
Zusätzlich können Lymphtapes oder spezielle Pflegeprodukte mit Rosskastanienextrakt verwendet werden, die den Lymphabfluss und die Mikrozirkulation fördern sollen.
Operative Therapie (Liposuktion Operation)
In fortgeschrittenen Stadien des Lipödems oder bei ausbleibendem Erfolg der konservativen Therapie kann eine operative Behandlung in Form einer Liposuktion (Fettabsaugung) erwogen werden.
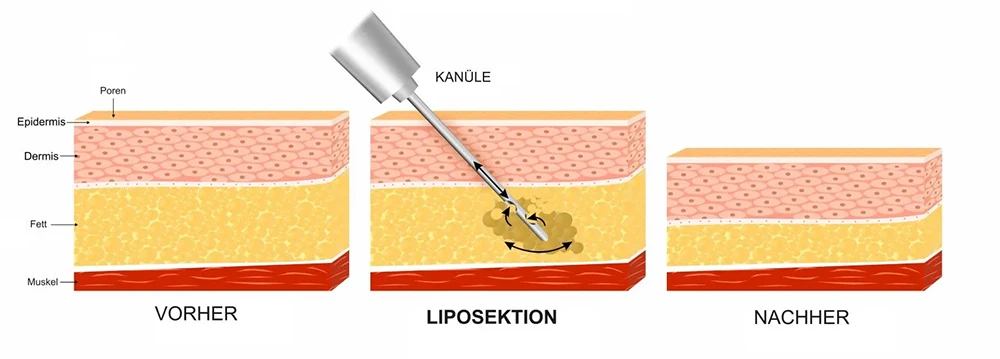
Bei der Liposuktion wird das überschüssige, krankhafte Fettgewebe mit speziellen Kanülen abgesaugt. Dadurch können die Schmerzen gelindert, die Beweglichkeit verbessert und das Erscheinungsbild der betroffenen Körperregionen verbessert werden.
Es ist wichtig zu betonen, dass die Liposuktion beim Lipödem anders durchgeführt wird als bei der kosmetischen Fettabsaugung. Es müssen spezielle Techniken angewendet werden, die das Lymphsystem schonen und Entzündungen vermeiden.
Tumeszenz-Lokalanästhesie (TLA)
Die TLA ist das Standardverfahren der Liposuktion beim Lipödem. Dabei wird eine große Menge einer verdünnten Lokalanästhesielösung in das Unterhautfettgewebe infiltriert. Durch die Tumeszenz (Schwellung) wird das Fettgewebe aufgelockert und kann schonend abgesaugt werden.
Die TLA hat folgende Vorteile:
- Gute Schmerzausschaltung
- Geringe Blutungsgefahr
- Schonung von Nerven und Lymphgefäßen
- Ambulante Durchführbarkeit
Die Liposuktion wird in mehreren Sitzungen durchgeführt, um eine gleichmäßige Fettreduktion zu erreichen und Komplikationen zu vermeiden. Pro Sitzung können etwa 2-4 Liter Fettgewebe entfernt werden.
Wasserstrahl-assistierte Liposuktion (WAL)
Die WAL ist eine Weiterentwicklung der klassischen Liposuktion. Bei dieser Methode wird das Fettgewebe zunächst mit einem feinen Wasserstrahl gelöst und dann abgesaugt. Durch den Wasserstrahl wird das Gewebe schonender behandelt und das Risiko von Verletzungen und Blutungen reduziert.
Die WAL eignet sich besonders für die Behandlung des Lipödems, da sie eine präzise Kontrolle der Absaugung ermöglicht und die Lymphgefäße schont.
Vibrationsliposuktion
Bei der Vibrationsliposuktion wird die Absaugkanüle durch einen Motor in Schwingung versetzt. Dadurch wird das Fettgewebe sanft gelöst und kann leichter abgesaugt werden. Die Vibrationsenergie soll außerdem die Durchblutung und den Lymphabfluss fördern.
Die Vibrationsliposuktion wird häufig in Kombination mit der TLA oder WAL eingesetzt, um die Schonungder Lymphgefäße zu verbessern und die Behandlungszeit zu verkürzen.
Liposuktion vs. konservative Therapie
Die Liposuktion ist kein Ersatz für die konservative Therapie des Lipödems, sondern eine Ergänzung in fortgeschrittenen Stadien oder bei Versagen der konservativen Maßnahmen.
Auch nach einer Liposuktion müssen die konservativen Therapien fortgeführt werden, um den Behandlungserfolg zu sichern und ein Rezidiv zu vermeiden. Dazu gehören:
- Kompressionstherapie (Strümpfe, Bandagen)
- Manuelle Lymphdrainage
- Bewegungstherapie
- Hautpflege
Die Entscheidung für oder gegen eine Liposuktion sollte sorgfältig abgewogen und mit einem erfahrenen Spezialisten besprochen werden.
Lipödem und Lymphödem Erkrankung
Das Lipödem kann im fortgeschrittenen Stadium zu einem sekundären Lymphödem führen. Durch die chronische Überlastung des Lymphsystems kommt es zu einer Schädigung der Lymphgefäße und einer Ansammlung von Lymphflüssigkeit im Gewebe.
Unterschiede zwischen Lipödem und Lymphödem
Lipödem und Lymphödem haben einige Gemeinsamkeiten, weisen aber auch charakteristische Unterschiede auf:
| Merkmal | Lipödem | Lymphödem |
|---|---|---|
| Ursache | Fettverteilungsstörung, Ödem sekundär | Primär: angeborene Fehlbildung, Sekundär: Schädigung der Lymphgefäße |
| Symmetrie | Immer symmetrisch | Oft einseitig |
| Betroffene Areale | Beine und/oder Arme, Füße/Hände ausgespart | Beine und/oder Arme, auch Füße/Hände betroffen |
| Hautveränderungen | Unebene Hautoberfläche, Orangenhaut, Cellulite | Glatte, gespannte Haut, Vergröberung der Hautfalten |
| Ödem | Weich, reversibel | Hart, irreversibel |
| Stemmer-Zeichen | Negativ | Positiv (Hautfalte an Zehen/Fingern nicht abhebbar) |
| Schmerzen | Häufig, diffus, Berührungs-/Druckempfindlichkeit | Selten, eher Schweregefühl |
| Hämatomneigung | Stark ausgeprägt | Gering |
| Stadium | I-III | I-III |
Die Unterscheidung zwischen Lipödem und Lymphödem ist nicht immer einfach, da sich beide Erkrankungen gegenseitig beeinflussen und gemeinsam auftreten können (Lipo-Lymphödem). Eine sorgfältige Anamnese, klinische Untersuchung und apparative Diagnostik sind für die korrekte Diagnose und Therapie entscheidend.
Therapie des Lipo-Lymphödems
Die Behandlung des Lipo-Lymphödems erfordert eine Kombination aus konservativen und operativen Maßnahmen:
Konservative Therapie:
- Komplexe physikalische Entstauungstherapie (KPE)
- Manuelle Lymphdrainage (MLD)
- Kompressionstherapie (Strümpfe, Bandagen)
- Bewegungstherapie
- Hautpflege
Operative Therapie:
- Liposuktion zur Reduktion des krankhaften Fettgewebes
- Lymphgefäßtransplantation zur Verbesserung des Lymphabflusses
Die konservative Therapie steht dabei immer an erster Stelle und sollte auch nach einer operativen Behandlung fortgeführt werden. Eine enge Zusammenarbeit zwischen Hausarzt, Dermatologen, Phlebologen und Lymphologen ist für eine optimale Behandlung des LipoLymphödems unerlässlich.
Ernährung und Lebensstil
Obwohl das Lipödem nicht primär durch Übergewicht oder falsche Ernährung verursacht wird, kann eine gesunde Lebensweise dazu beitragen, das Fortschreiten der Erkrankung zu verlangsamen und die Beschwerden zu lindern.
Mythen und Fakten zur Ernährung bei Lipödem
Es gibt viele Mythen und Fehlinformationen über die Rolle der Ernährung bei Lipödem. Hier einige Fakten:
- Das Lipödem ist keine Folge von Übergewicht oder falscher Ernährung.
- Diäten und Abnehmversuche führen nicht zu einer Reduktion des Lipödems, können aber die Beschwerden verstärken.
- Es gibt keine spezielle „Lipödem-Diät“. Entscheidend ist eine ausgewogene, vollwertige Ernährung.
- Extreme Diäten oder einseitige Ernährungsformen (z. B. Low-Carb, Keto) sind nicht empfehlenswert und können sogar schädlich sein.
- Eine Ernährungsumstellung kann sinnvoll sein, wenn gleichzeitig ein Übergewicht besteht. Dies sollte aber unter ärztlicher Aufsicht erfolgen.
Empfehlungen für eine gesunde Ernährung
Eine gesunde Ernährung bei Lipödem sollte folgende Kriterien erfüllen:
- Ausgewogen und abwechslungsreich
- Reich an Obst, Gemüse und Vollkornprodukten
- Ausreichend Eiweiß (mageres Fleisch, Fisch, Hülsenfrüchte)
- Gesunde Fette (Olivenöl, Nüsse, Avocado)
- Wenig Zucker, Weißmehl und verarbeitete Lebensmittel
- Ausreichend Flüssigkeit (Wasser, ungezuckerte Tees)
Zusätzlich können folgende Nährstoffe und Lebensmittel einen positiven Effekt auf das Lipödem haben:
- Antioxidantien (Vitamine A, C, E, Selen, Zink)
- Omega-3-Fettsäuren (fetter Fisch, Leinsamen, Walnüsse)
- Flavonoide (Beeren, Zitrusfrüchte, grüner Tee)
- Enzymen (Ananas, Papaya, Kiwi)
Eine Ernährungsberatung durch einen spezialisierten Ernährungstherapeuten kann helfen, die individuellen Bedürfnisse und Vorlieben zu berücksichtigen und einen realistischen Ernährungsplan zu erstellen.
Sport und Bewegung mit Lipödem
Regelmäßige körperliche Aktivität ist ein wichtiger Bestandteil der Lipödem-Behandlung und sollte möglichst früh beginnen. Durch Bewegung werden die Muskelpumpe aktiviert, der Lymphabfluss gefördert und die Beschwerden gelindert.
Geeignete Sportarten bei Lipödem sind:
- Walken und Nordic Walking
- Schwimmen und Aquajogging
- Radfahren (Ergometer)
- Gymnastik und Yoga
- Tanzen
Bei der Auswahl der Sportart sollten folgende Kriterien beachtet werden:
- Niedriger Gelenkbelastung
- Keine abrupten Stopps oder Richtungswechsel
- Moderate Intensität
- Spaß und Freude an der Bewegung
Ein individueller Trainingsplan, erstellt von einem Physiotherapeuten oder Sportmediziner, kann helfen, die richtige Dosierung und Progression zu finden und Überlastungen zu vermeiden.
Auch im Alltag gibt es viele Möglichkeiten, mehr Bewegung einzubauen
- Treppensteigen statt Aufzug fahren
- Kurze Strecken zu Fuß oder mit dem Fahrrad zurücklegen
- Aktive Pausen am Arbeitsplatz (Stretching, kleine Spaziergänge)
- Haushalt und Gartenarbeit als Bewegungsquelle nutzen
Wichtig ist, dass die Bewegung regelmäßig und langfristig durchgeführt wird. Eine Kombination aus Ausdauer-, Kraft- und Beweglichkeitstraining ist dabei optimal.
Psychosoziale Aspekte des Lipödems
Das Lipödem hat nicht nur körperliche, sondern auch psychische und soziale Auswirkungen auf die Betroffenen. Viele Frauen leiden unter den sichtbaren Veränderungen, den Schmerzen und den Einschränkungen im Alltag.
Krankheitsbewältigung und Selbstwertgefühl
Die Diagnose eines Lipödems kann zunächst eine Erleichterung sein, da die Betroffenen endlich eine Erklärung für ihre Beschwerden haben. Gleichzeitig ist es aber auch eine große Herausforderung, die chronische Erkrankung anzunehmen und in den Alltag zu integrieren.
Viele Frauen mit Lipödem berichten von einem geringen Selbstwertgefühl und Schamgefühlen aufgrund ihrer Figurprobleme. Hinzu kommen oft Erfahrungen mit Stigmatisierung und Unverständnis im privaten und beruflichen Umfeld.
Eine psychologische Begleitung kann helfen, die Krankheit zu akzeptieren, dysfunktionale Denkmuster zu erkennen und ein positives Körperbild zu entwickeln. Auch Entspannungsverfahren wie Yoga, Meditation oder progressive Muskelentspannung können dazu beitragen, den Stress zu reduzieren und das Wohlbefinden zu verbessern.
Unterstützung durch Familie und Freunde
Ein verständnisvolles und unterstützendes Umfeld ist für die Bewältigung des Lipödems sehr wichtig. Angehörige und Freunde sollten über die Erkrankung aufgeklärt werden, um Vorurteile und Fehleinschätzungen abzubauen.
Konkrete Unterstützungsmöglichkeiten sind:
– Emotionaler Beistand und Verständnis
– Unterstützung bei der Therapie (z. B. Begleitung zu Terminen)
– Anpassung von Aktivitäten und Urlaubsplänen
– Entlastung im Haushalt und bei der Kinderbetreuung
– Ermutigung zu einem gesunden Lebensstil
Es ist wichtig, dass die Betroffenen ihre Bedürfnisse und Grenzen klar kommunizieren und sich nicht scheuen, um Hilfe zu bitten.
Selbsthilfegruppen und Patientenorganisationen
Der Austausch mit anderen Betroffenen kann sehr hilfreich sein, um Informationen und Erfahrungen zu teilen, Mut zu schöpfen und sich gegenseitig zu unterstützen.
Es gibt verschiedene Selbsthilfegruppen und Patientenorganisationen, die sich speziell an Menschen mit Lipödem richten:
- Deutsche Gesellschaft für Lymphologie (DGL)
- Lymphverein e.V.
- Lipödem-Liga e.V.
- Lipödem-Hilfe Deutschland e.V.
- Bundesverband für Lymphologie und Lipödem e.V.
- Facebook Gruppe: LIPÖDEM Hilfe Gruppe deutschsprachiger Raum
Die Gruppen bieten Treffen, Vorträge, Workshops und Online-Foren an, in denen sich Betroffene austauschen und gegenseitig stärken können. Auch für Angehörige gibt es spezielle Angebote.
Die Teilnahme an einer Selbsthilfegruppe kann dazu beitragen, die Krankheitsbewältigung zu verbessern, die Compliance zu erhöhen und die Lebensqualität zu steigern.
Lipödem in der Schwangerschaft
Das Lipödem kann sich in der Schwangerschaft durch die hormonellen Veränderungen und die Gewichtszunahme verschlechtern. Auch das Risiko für ein sekundäres Lymphödem ist erhöht.
Um Komplikationen zu vermeiden und die Beschwerden zu lindern, sind folgende Maßnahmen empfehlenswert:
- Konsequente Kompressionstherapie (Strümpfe, Bandagen)
- Manuelle Lymphdrainage (ab dem 2. Trimenon)
- Regelmäßige Bewegung (z. B. Schwangerschaftsgymnastik, Schwimmen)
- Hochlagern der Beine mehrmals täglich
- Tragen von bequemen, nicht einengenden Schuhen und Kleidung
- Vermeidung von langem Stehen oder Sitzen
- Ausgewogene Ernährung und ausreichend Flüssigkeit
Eine enge Zusammenarbeit zwischen Gynäkologen, Lymphologen und Hebammen ist wichtig, um die Schwangerschaft optimal zu begleiten und mögliche Risiken frühzeitig zu erkennen.
Nach der Entbindung sollte die Therapie des Lipödems möglichst bald wieder aufgenommen werden, um eine Verschlechterung zu verhindern und die Rückbildung des Gewebes zu unterstützen.
Lipödem und Beruf
Das Lipödem kann je nach Schweregrad und Beruf zu erheblichen Einschränkungen der Arbeitsfähigkeit führen. Besonders betroffen sind Frauen in Berufen mit langen Steh- oder Sitzzeiten, schwerer körperlicher Arbeit oder ungünstigen klimatischen Bedingungen.
Mögliche Probleme am Arbeitsplatz sind:
- Schmerzen und Schwellungen durch langes Stehen oder Sitzen
- Einschränkungen der Beweglichkeit und Belastbarkeit
- Erhöhte Infektanfälligkeit und Wundheilungsstörungen
- Psychische Belastungen durch Scham, Unverständnis und Stigmatisierung
Um die Arbeitsfähigkeit zu erhalten und die Beschwerden zu reduzieren, sind folgende Maßnahmen hilfreich:
- Aufklärung von Vorgesetzten und Kollegen über die Erkrankung
- Anpassung des Arbeitsplatzes (z. B. höhenverstellbarer Schreibtisch, ergonomische Stühle)
- Regelmäßige Pausen und Bewegungsmöglichkeiten
- Flexible Arbeitszeiten und Home-Office
- Tragen von Kompressionsstrümpfen oder -bandagen während der Arbeit
- Nutzung von speziellen Hilfsmitteln (z. B. Lymphologischer Arbeitsplatzwürfel)
Bei starken Einschränkungen kann eine Reduzierung der Arbeitszeit oder eine berufliche Umorientierung notwendig sein. Eine Beratung durch den Betriebsarzt oder die Rentenversicherung kann dabei helfen, passende Lösungen zu finden.
Wenn die Arbeitsfähigkeit dauerhaft beeinträchtigt ist, kann unter Umständen eine Erwerbsminderungsrente beantragt werden. Voraussetzung sind eine fachärztliche Begutachtung und eine Bewertung der verbliebenen Leistungsfähigkeit.
Aussichten, Forschung und Diagnostik
Obwohl das Lipödem eine häufige Erkrankung ist, gibt es noch viele offene Fragen zu Ursachen, Diagnostik und Therapie. Die Forschung konzentriert sich derzeit auf folgende Bereiche:
- Genetische und hormonelle Faktoren bei der Entstehung des Lipödems
- Verbesserung der bildgebenden Diagnostik (z. B. Ultraschall, MRT)
- Weiterentwicklung der chirurgischen Verfahren (z. B. Lymphgefäßtransplantation)
- Wirksamkeit konservativer Therapien (z. B. Lymphtaping, Vibrationstraining)
- Einfluss von Ernährung und Lebensstil auf den Verlauf des Lipödems
- Psychosoziale Aspekte und Lebensqualität bei Lipödem
Eine bessere Vernetzung von Forschung, Klinik und Selbsthilfe ist wichtig, um die Versorgung der Betroffenen zu verbessern und neue Therapieansätze zu entwickeln.
Auch die Aufklärung der Öffentlichkeit und die Sensibilisierung von Ärzten und Therapeuten für das Krankheitsbild Lipödem müssen vorangetrieben werden, um eine frühzeitige Diagnose und Behandlung zu ermöglichen.
Unser Fazit zur Behandlung eines Lipödems
Das Lipödem ist eine komplexe und oft verkannte Erkrankung, die für die Betroffenen eine große körperliche und psychische Belastung darstellt. Eine frühe Diagnose und eine konsequente Therapie sind entscheidend, um die Beschwerden zu lindern und Folgeschäden zu vermeiden.
Die Behandlung des Lipödems erfordert einen ganzheitlichen und interdisziplinären Ansatz, der konservative und operative Maßnahmen kombiniert. Neben der medizinischen Therapie sind auch Aufklärung, Selbsthilfe und psychosoziale Unterstützung wichtige Bausteine des Behandlungskonzepts.
Betroffene sollten sich nicht scheuen, professionelle Hilfe in Anspruch zu nehmen und sich mit anderen Betroffenen auszutauschen. Eine aktive Einbindung in den Behandlungsprozess und eine gesunde Lebensweise können dazu beitragen, die Symptome zu kontrollieren und die Lebensqualität zu verbessern.
Es bleibt zu hoffen, dass durch vermehrte Forschung und Aufklärung das Lipödem in Zukunft besser verstanden und behandelt werden kann. Bis dahin ist es wichtig, dass Betroffene und Behandler gemeinsam nach individuellen Lösungen suchen und sich nicht entmutigen lassen.
Mit der richtigen Unterstützung und einer positiven Einstellung ist es möglich, trotz Lipödem ein erfülltes und aktives Leben zu führen. Es liegt an uns allen, dafür die Voraussetzungen zu schaffen und das Bewusstsein für diese Erkrankung zu stärken.